DysCourse 2026. Herramientas para gestionar los trastornos autonómicos | The Dysautonomia Project 5 de junio de 2026 Enlace DysCourse 2025 […]
PoTS
Síndrome de taquicardia postural | Qué es
Inicio » PoTS


Qué es el PoTS o síndrome de taquicardia postural
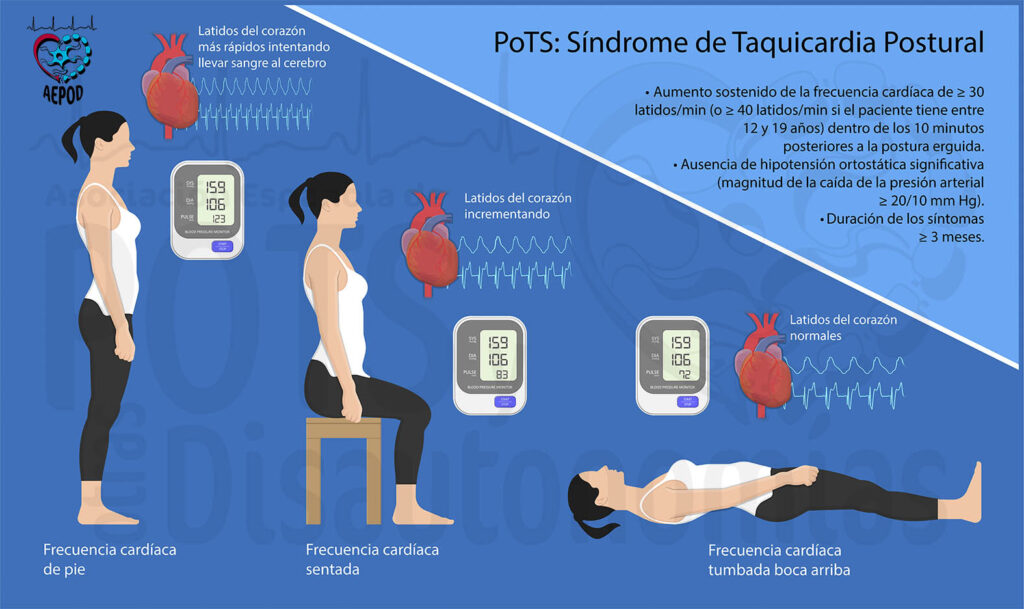
El PoTS o síndrome de taquicardia postural (Postural Tachycardia Syndrome en inglés) es un trastorno del sistema nervioso autónomo (disautonomía) en el que el organismo no regula adecuadamente la frecuencia cardíaca y la presión arterial en los cambios de postura, sobre todo al ponerse de pie. Se caracteriza por un aumento exagerado de la frecuencia cardíaca al adoptar la posición erguida, acompañado de síntomas que mejoran al tumbarse, como mareo, palpitaciones, temblor, debilidad o dificultad para respirar.
Además de esta respuesta anormal al cambio postural, muchas personas presentan síntomas persistentes no dependientes de la postura, como fatiga intensa, “niebla mental” (dificultad de concentración), dolor de cabeza, intolerancia al calor, alteraciones del sudor, intolerancia al ejercicio, alteraciones del sueño y problemas gastrointestinales. Esta combinación de síntomas puede afectar de forma considerable a la vida diaria, limitando la capacidad para estudiar, trabajar o mantener una actividad social normal, y reduciendo notablemente la calidad de vida. En casos moderados y graves puede generar una discapacidad significativa, de manera que aproximadamente un 5% de las personas afectadas llegan a estar encamadas.
El PoTS es una condición relativamente frecuente. Se estima que afecta aproximadamente entre el 0,2% y el 1% de la población, aunque estudios recientes sugieren que podría ser más prevalente, especialmente tras la infección por COVID-19 (3.42%).
Afecta principalmente a mujeres (9 mujeres por cada hombre) en edad fértil, entre la pubertad y la menopausia (de los 12 a los 50 años).
El inicio puede estar desencadenado por infecciones (especialmente virales), traumatismos físicos, intervenciones quirúrgicas o cambios hormonales como la menarquia, el embarazo o la perimenopausia. Además, los síntomas pueden empeorar en relación con el ciclo menstrual. Puede aparecer de forma brusca o progresiva. Aunque algunas personas experimentan mejoría, en la mayoría de los casos el curso es crónico, con fluctuaciones y empeoramientos periódicos. Es un síndrome muy variable y su causa no se comprende completamente, lo que dificulta el desarrollo de tratamientos efectivos.
El PoTS suele coexistir con otras condiciones como migraña, síndrome de Ehlers-Danlos hipermóvil, síndrome de activación mastocitaria, síndrome de fatiga crónica y enfermedades autoinmunes. Esto complica más el tratamiento.
Con frecuencia, los síntomas se atribuyen erróneamente a ansiedad o trastornos de pánico, especialmente en mujeres jóvenes, debido a síntomas como la taquicardia, el mareo, o los síntomas gastrointestinales, lo que puede retrasar el diagnóstico durante años. La evidencia ha demostrado que el PoTS es un trastorno fisiológico real y no es consecuencia del desacondicionamiento físico ni de un trastorno psicológico. De hecho, muchas personas afectadas eran activas físicamente y fue la aparición de los síntomas del síndrome lo que les obligó a reducir o abandonar la actividad física.
El PoTS continúa estando infradiagnosticado a pesar de existir criterios diagnósticos definidos establecidos por consenso internacional. La falta de reconocimiento, la escasa formación específica y el acceso limitado a pruebas diagnósticas especializadas contribuyen al retraso diagnóstico.
Los expertos también han señalado la necesidad de considerar un “espectro” más amplio de intolerancia ortostática crónica que incluye el PoTS y otros trastornos relacionados que no cumplen estrictamente los criterios diagnósticos. Se espera que, con el tiempo, puedan identificarse subtipos más específicos, cada uno con causas particulares y tratamientos dirigidos.
Se necesita más investigación y conocimiento, sobre todo en atención primaria, para mejorar su detección y tratamiento.


Criterios diagnósticos de PoTS
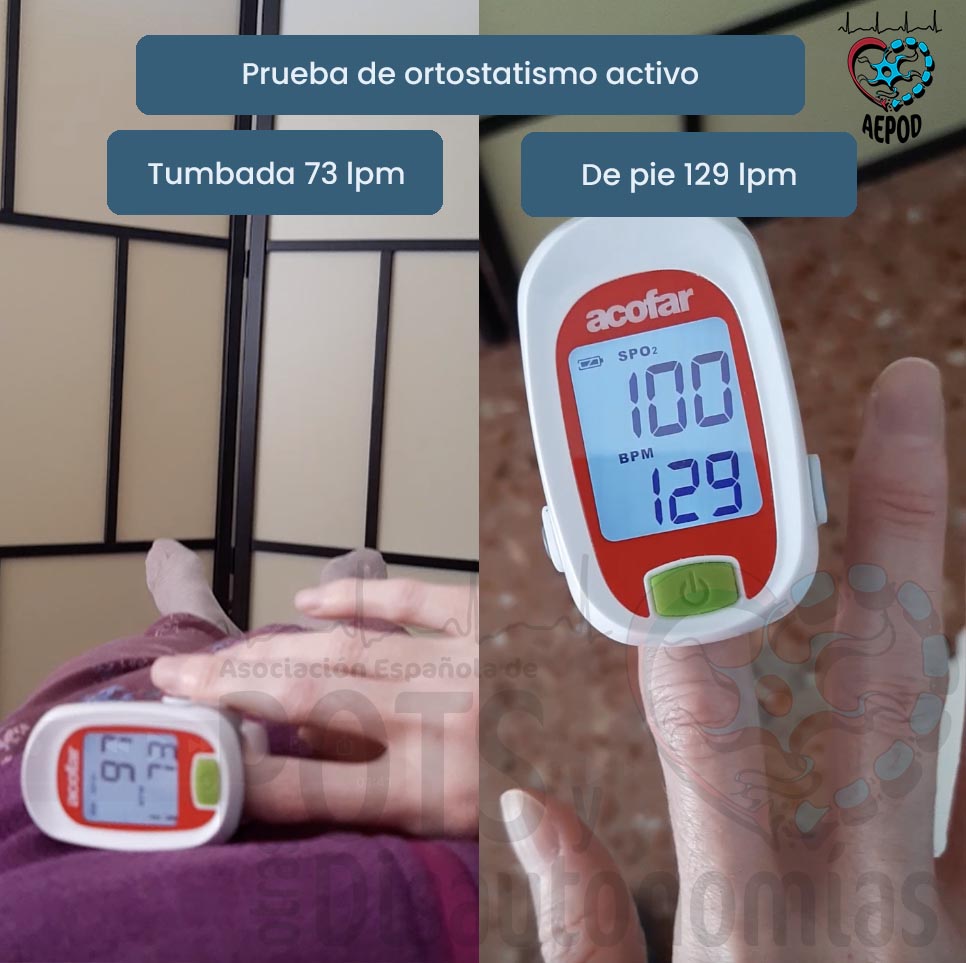
En la prueba de bipedestación activa de 10 minutos o en la prueba de mesa basculante:
- Aumento sostenido de la frecuencia cardíaca al ponerse de pie:
- más de 30 latidos por minuto (lpm) en adultos,
- o más de 40 lpm en adolescentes de 12 a 19 años.
se requieren al menos dos mediciones con un intervalo mínimo de 1 minuto.
- Ausencia de caída sostenida de la tensión arterial: no debe bajar la sistólica ≥20, ni la diastólica ≥10 mmHg en los primeros 3 minutos (es decir, no debe haber hipotensión ortostática – HO).
Sí puede aparecer hipotensión ortostática inicial (HOi) durante unos segundos (unos 15). - Los cambios deben producirse dentro de los 10 minutos tras ponerse de pie.
- Los síntomas deben estar presentes desde al menos 3 meses.
- Síntomas ortostáticos que aparecen al ponerse de pie y mejoran al tumbarse:
- palpitaciones,
- mareo,
- temblores,
- debilidad generalizada,
- visión borrosa.
- Síntomas no ortostáticos:
- Dolor de cabeza
- Fatiga
- Confusión mental – dificultad cognitiva
- Intolerancia al ejercicio
- Trastornos del sueño
- Molestias en el pecho
- Disnea
- Náuseas
- Hinchazón abdominal
- Estreñimiento y diarrea
- Malestar abdominal
- Acrocianosis periférica
- El síncope no forma parte del criterio diagnóstico; aunque alrededor del 30 % de las pacientes pueden desmayarse.
- Puede observarse un aumento de la presión arterial al ponerse de pie en formas hiperadrenérgicas de PoTS.
Recomendaciones:
- Se recomienda realizar la prueba por la mañana debido a la variación diurna de los cambios hemodinámicos.
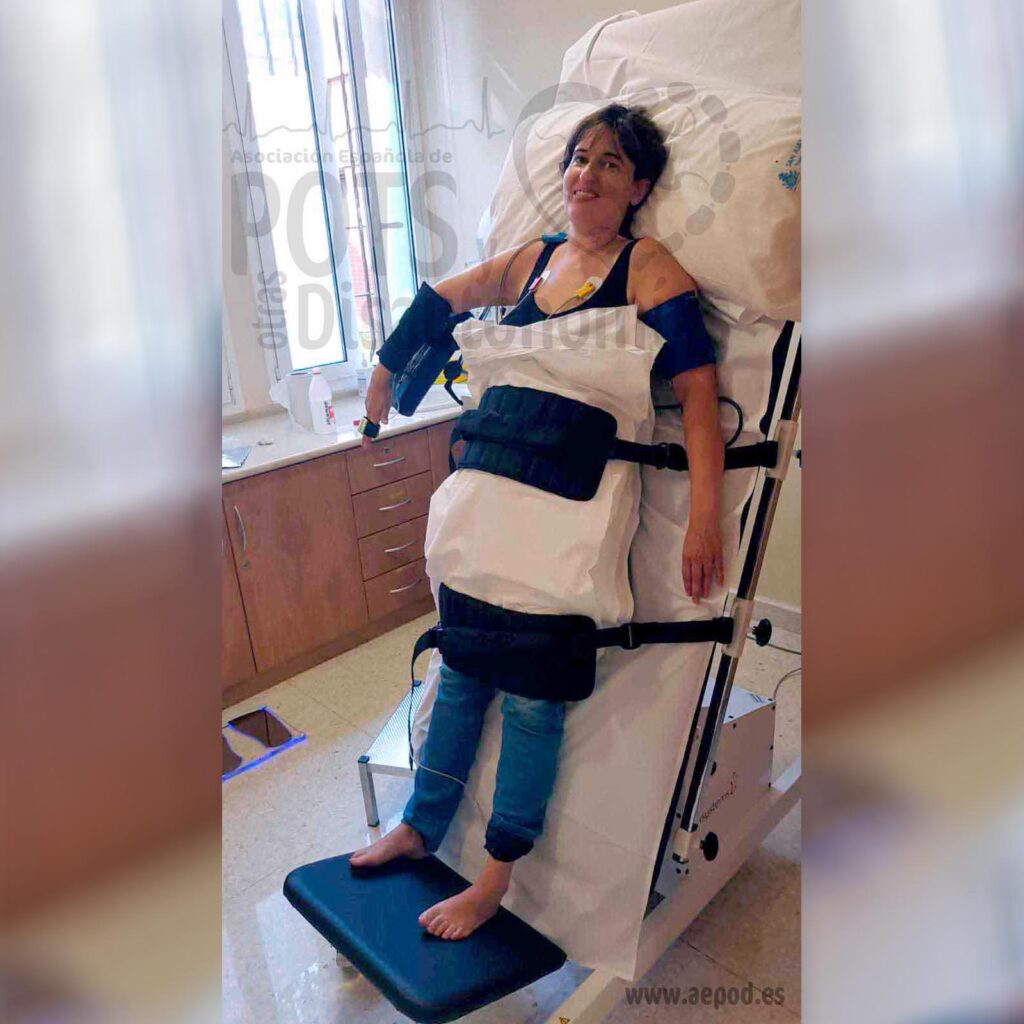
- La prueba de bipedestación activa suele ser suficiente, salvo en casos de alto riesgo de caídas e incapacidad para mantenerse de pie sin ayuda, en cuyo caso se requiere la prueba de mesa basculante sin fármacos.
- El uso de la prueba de mesa basculante (tilt test) no requiere provocación farmacológica (como nitroglicerina) ni la aplicación de protocolos tradicionales de síncope, ya que estos no aumentan el rendimiento diagnóstico. (Enlace aquí)
- Un resultado negativo en una sola prueba no descarta el diagnóstico de PoTS.
- Las pacientes no deben tomar medicamentos que puedan interferir con los cambios hemodinámicos.
- Se debe tener en cuenta el ciclo menstrual, ya que las fluctuaciones hormonales suelen provocar variaciones significativas en la gravedad de los síntomas y en las respuestas hemodinámicas.
Es importante tener en cuenta otras condiciones que pueden solaparse o simular PoTS como:
- Hipotensión ortostática inicial transitoria (HOi)
- Hipotensión ortostática sostenida (HO)
- Hipotensión tardía
- Síncope neurocardiogénico (SNC)
- Hipertensión postural (presente en el PoTS hiperadrenérgico)
- TSI
Las comorbilidades multisistémicas presentes en muchas pacientes con PoTS contribuyen a aumentar la complejidad en el tratamiento. No se debe asumir que las pacientes con estas condiciones co-ocurrentes cumplirán todos los criterios hemodinámicos.
En personas sin PoTS, el aumento normal de la frecuencia cardíaca al ponerse de pie suele ser de 10 – 20 latidos por minuto (lpm). Aunque puede haber un aumento inicial breve, la frecuencia cardíaca se estabiliza rápidamente. Este proceso en personas sin PoTS suele causar síntomas mínimos o ninguno (sin mareo significativo).
El uso de cuestionarios subjetivos por parte de la paciente es muy útil para cuantificar la carga de síntomas y orientar el tratamiento. Entre ellos destaca el Malmö POTS Symptom Score, un cuestionario sencillo de 12 síntomas que utiliza una escala visual.
Otros instrumentos útiles incluyen:
- COMPASS-31, para evaluar síntomas autonómicos globales
- El sistema de puntuación de Beighton que mide la hiperlaxitud articular en una escala de 9 puntos.
- WHO Disability Assessment Schedule de la ONU, para valorar el impacto funcional, o WHODAS 2.0.
El sistema de puntuación de Beighton no fue diseñado como una prueba diagnóstica completa. No es suficiente por sí sola para el diagnóstico de trastornos como el síndrome de Ehlers-Danlos hipermóvil (SEDh) o el trastorno del espectro hiperlaxo (TEH), puesto que evalúa pocas articulaciones (principalmente manos, codos, rodillas y columna), dejando fuera áreas relevantes como hombros, caderas, tobillos, columna cervical, articulaciones sacroilíacas o mandíbula.
Además no tiene en cuenta síntomas, aspectos sistémicos, la pérdida de movilidad con la edad, ni la variabilidad en su aplicación e interpretación. En 2017 el Consorcio Internacional de los síndromes de Ehlers-Danlos y síndromes relacionados, junto con la Ehlers-Danlos Society, publicaron los Criterios Diagnósticos para el Síndrome de Ehlers-Danlos Hipermóvil (SEDh), que además del Beighton incluyen manifestaciones sistémicas (piel, historia familiar) y exclusión de otras condiciones. Enlace aquí
Al diagnosticar PoTS, debe haber ausencia de otras condiciones que puedan explicar la taquicardia postural, como anemia, hipertiroidismo, deshidratación y desacondicionamiento severo.


The soldier’s heart and the effort syndrome Wellcome Images
Historia del PoTS
La historia del Síndrome de Taquicardia (Ortostática) Postural (PoTS por sus siglas en inglés) se remonta al siglo XIX, cuando los soldados en el frente presentaban mareos, fatiga y palpitaciones al ponerse de pie, a pesar de tener corazones sanos. Estos cuadros recibieron nombres como el corazón del soldado, el síndrome Da Costa, neuroastenia, anemia cerebral o síndrome del esfuerzo.
A lo largo del siglo XX, se demostró que estos síntomas eran consecuencia de alteraciones del sistema nervioso autónomo y no de problemas cardíacos. Se desarrollaron pruebas como la mesa basculante con ayuda del electrocardiograma para medir los cambios cardiovasculares al ponerse de pie y se entendió que el ejercicio gradual y ciertos ajustes de estilo de vida podían mejorar los síntomas.
En 1993, el término fue acuñado por investigadores de la Clínica Mayo, liderados por el neurólogo Dr. Phillip Low y Ronald Schondorf. Se consolidó el término Postural Orthostatic Tachycardia Syndrome (PoTS), definido como un trastorno del sistema nervioso autónomo caracterizado por un aumento de la frecuencia cardíaca al ponerse de pie y síntomas de intolerancia ortostática. Desde entonces, su caracterización clínica ha evolucionado y ha sido refinada.
Los criterios diagnósticos están basados en el consenso científico internacional publicado en 2015 por la Heart Rhythm Society en colaboración con múltiples organizaciones, entre ellas la American Autonomic Society (AAS), American College of Cardiology (ACC), American Heart Association (AHA), Asia Pacific Heart Rhythm Society (APHRS), European Heart Rhythm Association (EHRA), Pediatric and Congenital Electrophysiology Society (PACES) y la Sociedad Latinoamericana de Estimulación Cardiaca y Electrofisiología (SOLAECE). Este consenso internacional sirve como referencia para el diagnóstico y tratamiento del PoTS y otros trastornos relacionados.
En Europa, estos criterios se alinean con guías de sociedades como la European Society of Cardiology.
También han sido recogidos en posicionamientos como el de la Canadian Cardiovascular Society (2020), que actualiza la evidencia disponible sobre la evaluación y el tratamiento.
A pesar de existir un consenso clínico para el diagnóstico, el infradiagnóstico es frecuente debido al desconocimiento entre los profesionales de la salud. El síndrome es heterogéneo, presentando un espectro amplio de variedades clínicas y múltiples etiologías que pueden solaparse. La fisiopatología no está completamente comprendida, lo que limita la evidencia sobre tratamientos efectivos. Estudios enfocados en la fisiopatología y el tratamiento de PoTS podrían mejorar significativamente la calidad de vida de las pacientes.
La comprensión de PoTS ha evolucionado significativamente en las últimas décadas, reconociéndose como un síndrome heterogéneo de intolerancia ortostática y disfunción autonómica, con frecuente presencia de síntomas no ortostáticos. Hoy el PoTS se reconoce en adolescentes y personas adultas, en su mayoría mujeres en edad fértil, con múltiples subtipos y causas, y se ha observado un aumento de casos tras infecciones virales (como la COVID-19.)
Aunque el criterio diagnóstico de PoTS se centra en la taquicardia al ponerse de pie, los síntomas no se limitan a la postura ortostática. Pueden afectar a múltiples sistemas de órganos y persistir incluso en reposo o durante otras actividades.


Prevalencia y afectación
No es una condición rara, al contrario, es frecuente, afectando principalmente a mujeres (aproximadamente a 9 mujeres por cada hombre) en edad fértil desde la pubertad (12 años) hasta la menopausia (50 años), muchas de las cuales se encuentran en medio de su vida escolar o al inicio de sus carreras laborales. Aproximadamente la mitad desarrolla síntomas en la adolescencia (la edad de aparición más frecuente son los 14 años).
Se calcula que PoTS afecta aproximadamente a entre 500.000 y 3.000.000 de personas en EE.UU. (entre 0,2% – 1% de la población), a 1 de cada 100 personas. Si extrapolamos esa cifra a España serían alrededor de 95.000 – 500.000 personas.
Estos datos son con anterioridad al COVID-19. Aunque la prevalencia exacta se desconoce, un estudio reciente calculó que podría ser de 1,73% antes y 3,42% después de la infección por COVID-19.
Las pacientes con PoTS obtienen su diagnóstico tras una media de unos 5 años (hasta décadas), con gran variabilidad y con mayor retraso en la población femenina, debido a la tendencia a atribuirlo a causas psicológicas.
Un estudio de 2019 ha demostrado que la incidencia del síndrome de taquicardia postural se ha cuadriplicado desde el año 2000.
Discapacidad invisible y fluctuante
Aunque la afectación varía en cada persona, y puede abarcar desde un grado leve, a medio, o severo, se asocia con una discapacidad funcional significativa, incluyendo dificultades para participar en la educación, limitaciones para trabajar y generar ingresos, y una reducción marcada de la calidad de vida, siendo altamente debilitante y con un impacto económico considerable.
Su presentación es además de invisible, fluctuante, variando su gravedad en días seguidos, o incluso dentro del mismo día. Esto dificulta más el diagnóstico y el apoyo por parte del entorno.
Detonantes
El inicio del PoTS puede estar precipitado por factores estresantes inmunológicos o físicos, como infecciones virales (respiratorias superiores o gastrointestinales), traumatismos físicos (como una conmoción cerebral), menarquía, embarazo o cirugía. Se ha notificado antecedente de infección viral sospechada en el 20 – 50% de las pacientes.
La presentación clínica puede seguir dos patrones: un inicio agudo tras uno de los desencadenantes mencionados o una progresión lenta de los síntomas durante un período más prolongado.
Algunas pacientes presentan una recuperación sintomática significativa, pero la mayoría experimenta síntomas crónicos con exacerbaciones recurrentes. La historia natural del PoTS en etapas avanzadas de la vida no ha sido suficientemente estudiada.

Síntomas
Aunque la taquicardia al ponerse de pie es el criterio diagnóstico principal, los síntomas de PoTS pueden afectar a múltiples sistemas independientemente de la postura, esto es, pueden ocurrir incluso estando en reposo, sentada o tumbada. Además de al agacharse, estirarse o levantar los brazos por encima de la cabeza.
Entre los síntomas más frecuentes se incluyen:
- Gastrointestinales: náuseas, dolor abdominal, intolerancia a ciertos alimentos.
- Vejiga y función urinaria: urgencia, frecuencia aumentada.
- Neurológicos: mareo, confusión, “niebla mental” (brain fog).
- Alteraciones en la sudoración y en la regulación de temperatura.
- Alteraciones del sueño.
- Dolor.
- Fatiga extrema.
- Intolerancia al ejercicio.
El PoTS puede coexistir con otras enfermedades. Esto significa que una persona puede tener síntomas del PoTS y también de esas otras condiciones al mismo tiempo. Aún no está claro si estas combinaciones forman tipos distintos de PoTS, pero es algo que los médicos siguen investigando.
Entre las condiciones más comunes asociadas se encuentra la migraña, el síndrome de Ehlers-Danlos hipermóvil (SEDh) o el trastorno del espectro hiperlaxo (TEH), el síndrome de activación mastocitaria (SAM), la encefalomielitis miálgica (EM), el síndrome de fatiga crónica (SFC), y varias enfermedades autoinmunes.
Además, debido a la similitud de los síntomas, el PoTS puede confundirse con ansiedad grave, ataques de pánico o agorafobia.
Impacto en la vida diaria
La condición puede dificultar la vida escolar, laboral y social, limitando actividades cotidianas y afectando significativamente a la calidad de vida.
El PoTS y el síncope neuromediado (SNM) son actualmente las disautonomías más comunes.
Síntomas
Listado de síntomas que pueden aparecer en PoTS
1. Sistema Cardiovascular
- Taquicardia: ritmo cardíaco acelerado. Puede ir acompañada o no de palpitaciones.
- Palpitaciones: sensación de pulso en pecho, sien o estómago, con o sin taquicardia.
- Intolerancia ortostática.
- Acumulación de sangre en extremidades o abdomen (blood pooling).
- Acrocianosis / Síndrome de las piernas azules: coloración azulada o morada de manos/pies al sentarse o ponerse de pie.
- Rubor facial.
- Fenómeno de Raynaud.
- Presíncope: sensación inminente de desmayo con mareo, sudoración fría, temblor, debilidad.
- Síncope: pérdida transitoria de consciencia que se resuelve espontáneamente.
- «Dolor de percha» en cuello y hombros, se cree que por hipoperfusión de sangre a la zona.
- Convulsiones no epilépticas por hipoxia cerebral (convulsiones hipóxicas)
- Intolerancia al ejercicio.
2. Sistema Visual
- Síntomas visuales: visión borrosa, problemas de acomodación visual.
3. Sistema Nervioso
- Niebla mental (brain fog): confusión, fallos de memoria, falta de concentración y claridad mental.
- Dolor de cabeza: cefaleas, migrañas.
- Dolor de cabeza ortostático.
- Alodinia.
- Mareo.
- Somnolencia diurna.
- Problemas del sueño: insomnio, sueño no reparador, despertares frecuentes, desajuste del ritmo circadiano.
- Temblores: manos, brazos, piernas, cuerpo entero.
- Fasciculaciones: espasmos o contracciones musculares involuntarias.
- Debilidad muscular.
- Anisocoria, pupila tónica de Adie, síndrome de Horner (alteraciones pupilares).
- Síndrome de la boca ardiente.
4. Sistema Musculoesquelético
- Temblores (también se incluyen aquí por componente motor).
- Fasciculaciones.
- Debilidad.
- Fatiga.
- PEM (Malestar post-esfuerzo.
5. Sistema Digestivo
- Náuseas.
- Alteraciones gastrointestinales: diarrea, estreñimiento, gastroparesia, dumping, sensación de saciedad temprana.
- Dolor visceral.
- Distensión abdominal.
- Intolerancias alimentarias severa.
- Síntomas pospandriales: taquicardia, arritmias, hipotensión pospandrial.
- Hipoglucemia reactiva.
6. Sistema Genitourinario
- Alteraciones urinarias: aumento de frecuencia, urgencia, incontinencia, sensación de vaciado incompleto.
- Impotencia o disfunción sexual.
7. Sistema Sudomotor y Termorregulación
- Disregulación de la temperatura corporal.
- Alteraciones de la sudoración: hiperhidrosis, hipohidrosis.
- Sequedad de ojos, boca y otras mucosas (alteraciones de secreciones y lubricación).
- Sensibilidad al calor o al frío.
- Intolerancia al calor.
8. Respiratorio
- Disnea
- Dolor en el pecho



Foto de Kaboompics.com en Pexels
Otros síntomas frecuentes
- Dolor articular
- Articulaciones laxas o hipermovilidad
Algunas personas con PoTS también presentan trastornos hereditarios del tejido conectivo, como el síndrome de Ehlers-Danlos, o el Trastorno del Espectro Hiperlaxo.
Diagnóstico erróneo
Las pacientes pueden ser diagnosticadas erróneamente por una variedad de razones: diversas enfermedades subyacentes, síntomas inconsistentes, idea equivocada de frecuencia cardíaca y de tensión… En ocasiones, son derivadas a salud mental y son diagnosticadas erróneamente como pacientes psiquiátricas.
Esto provoca altos gastos en el sistema sanitario, con intentos de tratamientos no efectivos, con gran frustración para las afectadas y para el personal sanitario que las trata.
POTS es ahora PoTS
El término POTS (síndrome de taquicardia postural ortostática) ha pasado a escribirse como PoTS (síndrome de taquicardia postural) para reflejar mejor la realidad clínica del síndrome.
Antes (POTS): la «O» se centraba en la parte ortostática (ponerse o estar de pie).
Ahora (PoTS): se enfatiza la parte del cambio postural, reconociendo que los síntomas pueden aparecer o empeorar con cualquier cambio de postura (sentarse, agacharse, levantar los brazos, incluso estando tumbada, como por ej, al girarse).
Aunque el término “ortostático” sigue siendo útil en pruebas diagnósticas objetivables como el tilt test, en la práctica clínica “síndrome de taquicardia postural” describe mejor la variedad de situaciones que desencadenan los síntomas.

Diagnóstico diferencial
Antes de confirmar PoTS, es importante descartar otras causas.
- Causas frecuentes:
- Deshidratación o hipovolemia
- Medicaciones (diuréticos, vasodilatadores, estimulantes, antidepresivos, etc.)
- Anemia
- Desacondicionamiento físico (pérdida de condición cardiovascular tras enfermedad o sedentarismo)
- Causas cardíacas a considerar:
- Arritmias
- Taquicardia supraventricular
- Fibrilación auricular o flutter auricular
- Síndrome del seno enfermo (SSS): trastorno del nodo sinusal.
- Enfermedad estructural del corazón
- Miocardiopatías (por ejemplo, dilatada o hipertrófica)
- Valvulopatías (especialmente estenosis o insuficiencias significativas)
- Problemas del gasto cardíaco
- Insuficiencia cardíaca
- Bajo volumen sistólico
- Trastornos del pericardio
- Pericarditis
- Derrame pericárdico o taponamiento
- Síndromes relacionados
- Síndrome de taquicardia sinusal inapropiada (TSI)
- Síncope vasovagal o reflejo
Una enfermedad cardíaca puede simular PoTS y debe descartarse primero, porque cambia completamente el enfoque terapéutico y la seguridad de la paciente.

Diagnóstico diferencial
Antes de confirmar PoTS, es importante descartar otras causas.
Causas frecuentes:
- Deshidratación o hipovolemia
- Medicaciones (diuréticos, vasodilatadores, estimulantes, antidepresivos, etc.)
- Anemia
- Desacondicionamiento físico (pérdida de condición cardiovascular tras enfermedad o sedentarismo)
- Hipertiroidismo
- Causas cardíacas: arritmias como taquicardia supraventricular, fibrilación auricular, síndrome del seno enfermo; enfermedad estructural del corazón como miocardiopatías o valvulopatías; insuficiencia cardíaca, pericarditis…
- Síndromes relacionados: hipotensión ortostática (HO), síndrome de taquicardia sinusal inapropiada (TSI), Síncope vasovagal o reflejo.
Una enfermedad cardíaca puede simular PoTS y debe descartarse primero, porque cambia completamente el enfoque terapéutico y la seguridad de la paciente.
Es importante además descartar feocromocitoma, que es un tumor raro, generalmente benigno, que se origina en la médula suprarrenal y secreta cantidades excesivas de catecolaminas (adrenalina y noradrenalina).
El PoTS y otros trastornos autonómicos comunes no son trastornos neurológicos funcionales.
Los expertos argumentan que el PoTS y otros trastornos del sistema nervioso autónomo no deben considerarse trastornos neurológicos funcionales (FND), ya que difieren claramente en sus criterios diagnósticos, mecanismos y tratamientos. Señalan que muchas pacientes, especialmente tras infecciones como COVID persistente, son mal diagnosticadas con FND, lo que puede dificultar el acceso a pruebas y terapias adecuadas al atribuir sus síntomas a causas psicológicas.
Explican que el FND se asocia a alteraciones en procesos cerebrales como la emoción o la atención, mientras que los trastornos autonómicos tienen bases fisiológicas como hipovolemia, neuropatía o autoinmunidad. Además, los tratamientos también difieren: los trastornos autonómicos requieren intervenciones físicas y farmacológicas específicas, mientras que el FND se trata principalmente con psicoterapia y fisioterapia. La publicación concluye que confundir ambas condiciones es un error clínico importante que puede llevar a tratamientos inapropiados y perjudicar a las pacientes.
Blitshteyn S, Treisman GJ, Ruhoy IS, Saperstein DS, Schofield JR, Goodman BP, Davenport TE, Cutchins AC, Grubb BP. Postural orthostatic tachycardia syndrome and other common autonomic disorders are not functional neurologic disorders. Front Neurol. 2024 Nov 20;15:1490744. doi: 10.3389/fneur.2024.1490744. PMID: 39634769; PMCID: PMC11614728.

PoTS en los medios
«¿Qué es el POTS? Este extraño trastorno se ha duplicado desde la pandemia.
Millones de personas viven ahora con este trastorno debilitante, que puede desencadenarse por enfermedades virales como la COVID-19. Y muchos afirman que el tratamiento recomendado (el ejercicio) ha resultado contraproducente.»
Revista National Geographic 2024 (en inglés)
Vídeos
Vídeo «Autonomic symptoms in MSA»
Dra Judith Navarro-Otano, MD, PhD
En la mayoría de casos a las personas afectadas de PoTS les es difícil seguir la vida escolar, laboral, y social. La fatiga persistente afecta a casi la mitad de las pacientes con PoTS.
Bibliografía
Lau D, Fedorowski A, Raj S, Schild C, Pace L, Blitshteyn S, Raj V, Boris J, Kavi L, Seeley MC, Gallagher C.
Postural Orthostatic Tachycardia Syndrome: A State-of-the-Art Review
Heart, Lung and Circulation, 2026; 35, 171-185
Enlace aquí
Diagnosis and management of postural orthostatic tachycardia syndrome. Raj SR, Fedorowski A, Sheldon RS. CMAJ. 2022;194:378–385. doi: 10.1503/cmaj.211373. Enlace aquí
Postural Tachycardia Syndrome. A Concise and Practical Guide to Management and Associated Conditions. Book © 2021
Enlace aquí
Postural tachycardia syndrome – Diagnosis, physiology, and prognosis. Arnold AC, Ng J, Raj SR. Auton Neurosci. 2018;215:3–11. doi: 10.1016/j.autneu.2018.02.005. Enlace aquí
The postural tachycardia syndrome (POTS): pathophysiology, diagnosis & management. Raj SR. Enlace aquí Indian Pacing Electrophysiol J. 2006;6:84–99
The face of postural tachycardia syndrome – insights from a large cross‐sectional online community‐based survey. Shaw BH, Stiles LE, Bourne K, et al. J Intern Med. 2019;286:438–448. doi: 10.1111/joim.12895.
Oscillatory Cerebral Blood Flow Is Associated With Impaired Neurocognition and Functional Hyperemia in Postural Tachycardia Syndrome During Graded Tilt. Hypertension. Volume 65, Number 3
Narrative Review of Postural Orthostatic Tachycardia Syndrome: Associated Conditions and Management Strategies. Rebecca S Steinberg, Weston Dicken, Alexis Cutchins. US Cardiology Review 2023;17:e13. DOI: Enlace aquí
Enlace aquí
Stewart JM, Montgomery LD. Regional blood volume and peripheral blood flow in postural tachycardia syndrome. Am J Physiol Heart Circ Physiol. 2004 Sep;287(3):H1319-27. doi: 10.1152/ajpheart.00086.2004. Epub 2004 Apr 29. PMID: 15117717; PMCID: PMC4515760.
Enlace aquí
Is postural orthostatic tachycardia syndrome (POTS) a central nervous system disorder? Blitshteyn S. J Neurol. 2022;269:725–732. doi: 10.1007/s00415-021-10502-z.
Enlace aquí
Blitshteyn S, Treisman GJ, Ruhoy IS, Saperstein DS, Schofield JR, Goodman BP, Davenport TE, Cutchins AC, Grubb BP. Postural orthostatic tachycardia syndrome and other common autonomic disorders are not functional neurologic disorders. Front Neurol. 2024 Nov 20;15:1490744. doi: 10.3389/fneur.2024.1490744. PMID: 39634769; PMCID: PMC11614728.
Enlace aquí
Safwat S, Safwat F, Sivanathan N, Daka N, Sadek M. Misdiagnosed Seizure-Like Activity in a Patient With Postural Orthostatic Tachycardia Syndrome: A Case Report. Cureus. 2023 May 27;15(5):e39565. doi: 10.7759/cureus.39565. PMID: 37378164; PMCID: PMC10292221.
Enlace aquí.
Postural orthostatic tachycardia syndrome misdiagnosed as anxiety: a case report with a review of therapy and pathophysiology. Kesserwani H. Cureus. 2020;12:0. Enlace aquí
Noticias
Abierta la inscripción para la 14ª Conferencia Anual de Dysautonomia International | 9 – 12 de Julio de 2026 9 […]
Anina da visibilidad a la disautonomía y la neuropatía autoinmune en Asturias: «El simple roce de la ropa me provocaba […]
Asociación Española de PoTS y otras Disautonomías (AEPOD) es una organización sin ánimo de lucro registrada en España con NIF G67771816. Los logotipos son diseños de Montse Sonsona © registrados, con permiso concedido para utilizarlos a la Asociación Española de PoTS y otras Disautonomías (AEPOD) 2021. Reservados todos los derechos de traducción y reproducción.
El propósito de este sitio web es informar y educar a las familias sobre el síndrome de taquicardia postural y sobre otras disautonomías. La información proporcionada aquí no pretende servir como asesoramiento, diagnóstico o tratamiento médico profesional. Si tiene problemas relacionados con la salud, comuníquese con un profesional de la salud cualificado para obtener la evaluación, el asesoramiento y el tratamiento personalizados que necesita. Asociación Española de PoTS y otras Disautonomías no será responsable de ningún daño directo, indirecto o de otro tipo que surja de este uso de este sitio web.
AEPOD | 2025





